ANOMALÍAS EN EL TRAZADO DEL ELECTROCARDIOGRAMA
Errores en la toma del EKG
Para
que se obtenga un EKG de calidad se requiere que quien lo realiza se asegure de
que no hay ninguna interferencia, error humano o de la máquina, dado que pueden
generar problemas. Las tres causas más comunes de errores son:
- Interferencia eléctrica: Que se da por la interacción eléctrica en o cerca de la cama del
paciente. Es por eso que bombas o ventiladores eléctricos que estén cerca
deben apagarse o solo estar funcionando con energía de batería mientras se
está haciendo el EKG. Otra de las interferencias puede darse al estar el
paciente en contacto con metal, como el borde de la cama o una derivación
está en contacto con el metal (por ejemplo, tocar un reloj) o los cables
del EKG están enredados.
- Movimiento del paciente: Lo que puede ser un procedimiento de rutina para quien realiza en
examen, no lo es para el paciente, por lo que puede ser que se ponga tenso
y nervioso, de ahí que sea necesario explicar al paciente el procedimiento
que se realizará y que no causará ningún daño.
- Línea basal errante: Genera dificultad para identificar cambios en el EKG, ya que muchos
de ellos son medidos desde la línea basal. Este problema a menudo es
causado por un mal contacto del electrodo con la piel. Es posible que se
tenga que pedir permiso para afeitar algo del vello del pecho del paciente
con el fin de obtener buen contacto con el electrodo. También puede ser
necesario secar la piel si el paciente está sudando o en general limpiar
la superficie del pecho para que entrara el contacto con el electrodo.
ARRITMIAS (Ritmos anormales)
El
electrocardiograma de una persona sana presenta un trazo particular, pero,
cuando se presentan problemas con ese trazo se puede determinar la presencia de
algún problema cardiaco en el paciente; es así, que, en un ataque cardíaco, la
actividad eléctrica del corazón cambia y ese cambio se registra en el EKG.
Existen
dos grandes grupos de arritmias, las arritmias lentas o bradiarritmias y las
arritmias rápidas o taquiarritmias. También se consideran arritmias los latidos
prematuros o extrasístoles. Es importante que se haga un correcto diagnóstico
del tipo de arritmia que presenta el paciente, ya que de ahí se establecerá el
tratamiento adecuado para cada caso.
Las
causas de la aparición de las arritmias son principalmente tres:
- El
impulso eléctrico no se genera de manera adecuada.
- El
impulso eléctrico surge en un sitio erróneo.
- Los
caminos para la conducción eléctrica están alterados.
Alteraciones del ritmo cardiaco
Extrasístoles
●
Extrasístoles supraventriculares: Tienen la característica de presentar onda P de
morfología variable que se adelanta al complejo previo (Extrasistole Auricular) o
que puede desaparecer en el mismo (Extrasistole Nodal), con complejos
QRS angostos de morfología similar y que se manifiestan en el ECG con una
pequeña pausa compensatoria. Una extrasístole supraventricular puede ser la
primera manifestación de una alteración a nivel de aurícula.
●
Extrasístoles ventriculares: Son alteraciones que se manifiestan con un
complejo QRS ancho y onda T invertida. Se
pueden clasificar en benignas: se presentan en niños sanos, tienen morfología
uniforme y disminuyen con la actividad física; o malignas: se observan en
pacientes portadores de cardiopatías congénitas, miocardiopatías, (...)
aumentan con el ejercicio en vez de disminuir y son polimorfas o en dupletas,
es decir, existe alternancia entre complejos normales y extrasístoles.
○
Las extrasístoles
ventriculares bigeminadas (bigeminismo) corresponden a un
complejo normal seguido por una extrasístole ventricular
○
Las trigeminadas (Trigeminismo),
a dos complejos normales y una extrasístole
○
Finalmente
existen las extrasístoles multifocales, que se originan en múltiples focos
intraventriculares con complejos QRS anchos y presentan distintas morfologías
(posible taquicardia ventricular)
Bradiarritmias: Ritmo cardiaco lento con frecuencia inferior a
60 lpm
●
Bradicardia Sinusal: El impulso
cardíaco se genera y conduce normalmente, pero con una frecuencia inferior a 60
lpm. Es muy frecuente en personas sin cardiopatías, como por ejemplo
deportistas que entrenan habitualmente. En general, no precisa tratamiento.
Puede producirse dentro de la enfermedad del nodo sinusal. En el ekg
observaremos:
○ Frecuencia: Menor o igual a 60 lpm
○ Onda P: Positiva - Redondeada - Antes QRS
○ Ritmo: (RR): Regular
○ QRS: Normal
○ Onda T: Normal
● Ritmo Nodal: Los ritmos nodales también llamados
ritmos aurículo-ventriculares o de la unión AV. En el ritmo nodal, el nódulo AV
controla tanto la aurícula como el ventrículo, como consecuencia de la
supresión de la actividad del nódulo SA. Se caracteriza por presentar:
○ Frecuencia: En torno a 45 lpm
○ Ritmo (RR): Regular
○ Onda P: Ausente (no precede al QRS) o invertidas
○ QRS: Normal
○ Onda T: Normal
Taquiarritmias: Trastornos en los que la frecuencia cardiaca es
igual o superior a 100 lpm
Taquicardias
con QRS estrecho
Supraventriculares
●
Taquicardia sinusal: Es un ritmo sinusal rápido que puede dar lugar a
frecuencias cardíacas de 100 a 150 latidos por minuto. Es una respuesta
fisiológica a diferentes estímulos como ejercicio, dolor, fiebre, estrés, etc
●
Se caracteriza
por presentar:
○
Frecuencia: 100 lpm - 149 lpm
○
Ritmo (RR): Regular
○
Onda P: Positiva
- Redondeada - Antes QRS
○
QRS:
Normal
○
Onda T: Normal
●
Taquicardia supraventricular: Como su
nombre indica, es una arritmia con frecuencia cardiaca superior a 100 lpm que
se originan en las aurículas o en el nodo auriculoventricular. Se diferencia de
las extrasístoles auriculares en que son sostenidas en lugar de latidos
aislados. En el ekg se muestran:
○
Frecuencia: Mayor a 100 - 120 lpm
○
Ritmo (RR): Regular
○
Onda P:
Pueden estar incluidas en el QRS
○
QRS:
Estrecho
●
Flutter: Actividad
auricular organizada, con EKG característico en “dientes de sierra” (ondas F). Se caracteriza por:
○
Frecuencia: Entre 250-340 lpm
○
Ritmo (RR): Regular
○
Onda P:
Es reemplaza por la onda F (debido a la rapidez de la frecuencia auricular)
○
Segmento ST: Se distorsiona
○
Onda T:
Se distorsiona
○
QRS:
No hay, a menos que algunas de las ondas F pasen a los ventrículos y produzcan
el complejo.
Ventriculares
●
Taquicardia ventricular: La taquicardia ventricular es el disparo rápido
y repetitivo de seis o más (o menos, varía según la literatura) extrasístoles
ventriculares seguidas. Un foco localizado en un ventrículo se dispara y
despolariza el ventrículo en el que se origina, y la despolarización se
propaga, con retraso, a través del músculo ventricular para despolarizar el
otro ventrículo. Debido al retraso en la conducción a través de las vías de
conducción anormales se registran complejos QRS anchos y de aspecto extraño.
Los complejos QRS anchos resultantes no tienen ninguna onda P. En un ekg, se
observan:
○
Frecuencia: 100 - 250 lpm o mayor
○
Ritmo (RR): Regular
○
Ondas P: Ausentes
○
QRS:
Anchos
La
taquicardia ventricular puede ser:
○
Monomórfica: Presenta
un trazado algo organizado, los QRS son similares en tamaño
○
Poliformorfica:
Los tamaños de los QRS varían, el trazado, en
cierta medida, es menos organizado que el anterior.
Fibrilaciones
●
Fibrilación Auricular: Se
caracteriza por un ritmo cardíaco rápido y totalmente irregular. Es la arritmia cardiaca sostenida más frecuente
en el ser humano; se trata de una taquiarritmia supraventricular caracterizada
por una activación auricular desorganizada con el consecuente deterioro de la
función mecánica auricular. Electrocardiográficamente se caracteriza por la
ausencia de ondas P organizadas, las cuales son sustituidas por oscilaciones
rápidas o fibrilatorias, también llamadas ondas f, que varían en amplitud,
forma y duración de ciclo en ciclo
○
Frecuencia: Hasta más de 300 lpm
○
Ritmo (RR): Irregular
○
Onda P:
Picuda (onda f)
●
Fibrilación Ventricular: Actividad ventricular irregular y desorganizada
con múltiples frentes de activación en los ventrículos. No existe actividad
mecánica y, por lo tanto, se dirige hacia la parada cardiaca. En el
electrocardiograma se observa un trazado caótico.
○
Frecuencia: Más de 400 lpm
○
Ritmo (RR): Irregular
○
Onda P: Ausente
○
QRS:
Irreconocible (configuración alterada)
Fallas de conducción
Bloqueos aurículo-ventriculares: Es un trastorno en la conducción del impulso al
propagarse de las aurículas a los ventrículos. Produce desde un retraso hasta
la interrupción completa de la propagación del impulso eléctrico.
●
Bloqueo AV de primer grado: Todas las ondas P se conducen al ventrículo,
aunque con retraso, registrándose un intervalo PR superior a 200 mseg.
●
Bloqueo AV de segundo grado: Se alternan ondas P conducidas con ondas P
bloqueadas.
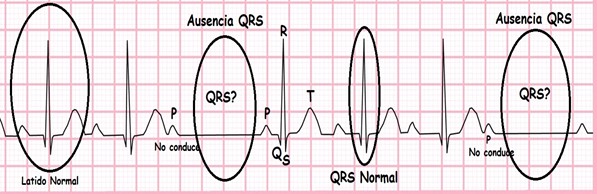
○
Tipo I
(Mobitz I): Se produce un
alargamiento progresivo del intervalo PR hasta que una onda P queda bloqueada,
no precediendo un QRS.
○
Tipo II
(Mobitz II: Dos o más impulsos auriculares consecutivos
quedan bloqueados (Onda P que no conducen QRS)
●
Bloqueo AV de tercer grado (Completo): Todas las ondas P se bloquean. Las aurículas
mantienen su ritmo, habitualmente sinusal, mientras que los ventrículos son
despolarizados por un ritmo de escape situado por debajo de la zona de bloqueo,
produciéndo una disociación AV.


Comentarios
Publicar un comentario